爱喝酒的朋友肯定都听到这样的警告:抗生素+饮酒=毒药,会导致双硫仑反应,发生猝死。许多酒友端起酒杯的时候,心里难免会忐忑不安。那么,抗生素+饮酒,果真是毒药吗?
为什么在传统医学中各种药酒就有疗伤止痛的功效,而酒与西药一起服用,就成了毒药呢?
我们先来看一个真实的案例——
张先生,40岁,就诊前连续三天应用过头孢哌酮钠,与家人就餐时饮白酒半杯即出现不适(不到平时酒量的四分之一),即出现皮肤充血潮红,胸闷痛,呼吸急促等症状。
张先生既往没有心脏病史,也从未发生过心绞痛。检查急诊心电图显示胸前导联广泛的ST段压低,T波倒置,医生给予补液等处理后张先生的症状在2小时内好转。医院给张先生的诊断是:饮酒后“双硫仑反应”。
双硫仑反应是什么?仅半杯酒下肚,就能让一位健康的中年男性,转而送到医院急诊抢救?
一杯酒撂倒英雄汉:双硫仑反应
在1948年,人们发现有一种药物叫双硫仑(常用于橡胶的硫化催化剂),可阻止酒精在体内代谢。服用双硫仑的人即使喝少量的酒,也会出现严重不适,使好酒者对酒产生厌恶而达到戒酒的目的,是治疗酗酒症的药物之一。
双硫仑样反应,又称戒酒硫样反应,是由于服用药物(头孢类)后饮用含有酒精的饮品(或接触酒精)导致的体内“乙醛蓄积”的中毒反应。
酒精进入体内后,首先在肝细胞内经过“乙醇脱氢酶”的作用氧化为“乙醛”,乙醛在肝细胞线粒体内经过“乙醛脱氢酶”的作用氧化为“乙酸和乙醛酶A”,乙酸进一步代谢为二氧化碳和水排出体外。
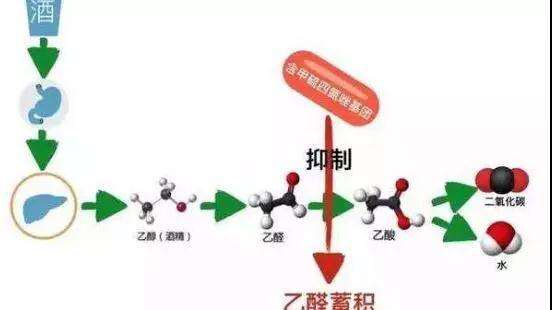
由于某些化学结构中含有“甲硫四氮唑侧链”,抑制了肝细胞线粒体内乙醛脱氢酶的活性,使乙醛产生后不能进一步氧化代谢,从而导致体内乙醛聚集,出现双硫仑样反应。
是什么决定了我的酒量?
一个人的酒量,取决于机体对乙醇与乙醛的代谢速度。
我们常见的酒精过量的症状,是乙醇(酒精)与乙醛过量的共同结果——
如果是乙醇代谢快,乙醛代谢慢的人,一杯下肚,面红耳赤,心跳加快,三杯下肚,头晕眼花,甚至剧烈呕吐,就是体内乙醛积聚的缘故。
而酒精代谢慢,乙醛代谢快的人,刚好跟上述这种人相反,喝酒时候反应不大,但宿醉后清醒的比较慢(乙醇对中枢神经的抑制作用消退较慢)。
“双硫仑反应”其实就是酒精过量中乙醛所产生的那部分症状。
双硫仑反应详解
由此可见:双硫仑反应并不是什么洪水猛兽。在详细了其机制后,可以总结为10大特点:
1. 双硫仑反应是由某些药物干扰了酒精的代谢,引起体内乙醛积聚所致。
通俗来说:它的本质就是药物引起的“酒量下降”,并不会产生网络上传说的“毒药”。在上面的病例中,本来能喝2两的张先生,仅仅喝了半杯白酒,就产生剧烈的“醉酒症状”。
2. 不是所有抗生素都有甲硫四氮唑侧链(抑制乙醛脱氢酶),因此不是所有抗生素都可导致双硫仑反应。
头孢菌素类药物中的头孢哌酮、头孢曲松、头孢唑林(先锋Ⅴ号)、头孢拉啶(先锋Ⅵ号)、头孢美唑、头孢米诺、拉氧头孢、头孢甲肟、头孢孟多、头孢氨苄(先锋Ⅳ号)、头孢克洛等,其中以头孢哌酮致双硫仑样反应的报告最多、最敏感。
如有患者在使用后吃酒心巧克力、服用藿香正气水,甚至仅用酒精处理皮肤也会发生双硫仑样反应。但是,头孢噻肟、头孢他啶、头孢磺啶、头孢唑肟、头孢克肟,因不含甲硫四氮唑基团,在应用期间饮酒,不会引起双硫仑样反应。
3. 含有咪唑基团的药物,服药后饮酒可能引起双硫仑样反应。
含有咪唑基团的药物(包括甲硝唑、奥硝唑、替硝唑、酮康唑、呋喃唑酮)、氯霉素、甲苯磺丁脲、格列本脲、苯乙双胍均可抑制酒精的代谢,服药后饮酒可能出现腹痛、呕吐、头痛等症状。
4. 双硫仑反应的发病与乙醛积聚量有关,因此,症状轻重与酒精的摄入量呈正相关,与致病的抗生素剂量无显著相关性。
5. 从药物代谢学角度,一般5个半衰期后,药物在体内基本被清除代谢。
以头孢哌酮为例:清除半衰期约为2小时,5个半衰期即10小时后,可以认为体内的药物被清除。但是有些每日一次应用的药物,如头孢曲松的清除半衰期是8小时,需要40小时以上才能清除。
因此,正常成人在服用抗生素3-5天后饮酒不会发生双硫仑反应。但是8天以内的婴儿及 75 岁以上老年人的药物清除半衰期通常较正常成年人延长2-3倍。
对于这类人群,如同时暴露于酒精和致病抗生素,需要警惕。
6. 饮酒后5个清除半衰期的时间,即30小时后,体内酒精将被清除干净,服用头孢等药物是相对安全的。
无论啤酒、红酒还是白酒,所含有的酒精在人体内的清除半衰期均是6小时左右。饮酒后5个清除半衰期的时间,即30小时后,体内酒精将被清除干净,服用头孢等药物是安全的。
但是由于酒精同时具有水溶性和脂溶性,特别胖的人酒后体内的脂肪会吸附大量的酒精,在较长时间内缓慢释放入血,这时如果需要使用抗生素,建议选用不带有咪唑基团的药物。
7. 不能曾经饮酒同时服用某一种致病抗生素而没有发生双硫仑反应,就推断其他的致病抗生素同样不会引起双硫仑反应。
不同种类的药物化学结构不同,每人的乙醛脱氢酶基因表达也不同,对于每一个体而言,不能曾经饮酒同时服用某一种致病抗生素而没有发生双硫仑反应,就推断其他的致病抗生素同样不会引起双硫仑反应。反之亦然,不是说曾经发生双硫仑反应,就排斥酒精与一切致病药物的同时暴露。
毕竟,很多含有酒精的药物(如硝酸甘油,藿香正气水)对有适应症的患者来说是首先药物。
8. 乙醛虽然有细胞毒性,但它也是人类的糖代谢过程的中间产物之一,正常机体对乙醛有强大的清除能力
研究发现,酒精性肝病,酒精性心脏病等酒精相关疾病是由于长期大量饮酒,摄入的乙醇(乙醛)超过的机体的代偿能力所致。目前没有证据表明,偶发的饮酒过量会对身体有不可逆的损伤。双硫仑反应是自限性疾病,即使发生过双硫仑反应,也没有必要担心“后遗症”。
9. 基因与饮酒的关系
基因与饮酒的关系:已知人类的乙醛脱氢酶由三个基因所编码:ALDH1A1、ALDH2及最近发现的ALDH1B1。正常的等位基因记为ALDH2*1,单碱基突变的等位基因记为ALDH2*2。有ALDH2*2者更易产生饮酒的不良反应,一旦发生双硫仑反应,症状会更严重。
301医院临床药理学研究室能用药物代谢基因学技术,了解酒精代谢能力,从而在基因水平推测每个人的“酒量”。如果四聚体均是带有ALDH2*2纯合子的人,最好是终身滴酒不沾。
10. 酒量(酒精代谢清除率)除了与先天的基因有关,还受到多种外界因素的影响,如基础疾病,年龄,饮酒时情绪,身体状态,饮酒速度等等,这些都可以导致我们的“酒量下降”。
饮酒+抗生素,到底会不会猝死?
看到这里你肯定会问,那么饮酒+抗生素到底会不会引起猝死呢?
用关键词“双硫仑”,“猝死”检索中国知网数据,只有7篇文章;检索英文PUBMED数据库,也只有7篇文章与此相关。
根据WHO数据,与饮酒相关的第一大死因是酒后的社会活动(包括驾车,打斗外伤等),其后依次为误吸,自伤害(包括冻伤),酒精性胰腺炎…..。酒精性心血管病只占很少的比例。
你可能更加疑惑了,新闻里那么多酒后猝死的病例难道是假的?当然都是真实发生过的病例,特别是心脑血管性猝死。但是酒后突发的心脑血管猝死,绝大多数是发生于既往有心脑血管基础病变的患者。
饮酒只是原有心脑血管的诱发加重因素之一。例如一位冠心病患者因“生气”而导致急性心肌梗死不幸去世,我们分析死因的时候,不能说是“气死”的,而是要将死因归入冠心病,急性心肌梗死。
同理,分析现有国内外文献中的怀疑双硫仑反应导致猝死的寥寥数个病例,患者均有基础疾病(或尸检证明有冠状动脉闭塞),并不能严格证明是由于双硫仑反应导致患者的死亡。
在张先生的病例中,他是一名身体健康的中年男性,未患有基础病变,因此适当对症处理后,他的病情很快缓解。实际上,大多数发生双硫仑反应的患者并不需要特殊处置。由于乙醛的扩血管作用,发生双硫仑反应的患者会有一过性的血压降低。
对于既往体健的患者来说,脱离酒精接触,平卧位休息片刻即可缓解,这时主要警惕猛起身导致的体位性低血压,可能会有短暂脑供血不足或意外摔伤。
在既往有心脑血管病的人群中,情况要复杂的多。一方面,大量或相对过量饮酒(双硫仑反应导致的乙醛积聚)与多种心脑血类药物存在药物相互作用,服药同时饮酒会增加某些药物的副作用,或抵消某些药物的治疗作用,使病情加重。适量饮酒对心脑血管有一定益处,但强烈建议心脑血管患者饮酒前应谨慎评估。
另一方面,双硫仑反应发生迅猛,且饮酒量与患者的预期酒量有较大出入,很少人会认为自己是因为“酒量下降,提前醉了”,同时伴有胸闷,心慌等症状会加重患者的紧张,甚至产生恐惧感。
实际上,这时候由于乙醛导致的血压降低,冠状动脉血流下降,情绪紧张造成心肌氧耗增加,发生心肌缺血是很常见的现象。患者出于既往心绞痛的发作经验,常常会含服硝酸甘油或速效救心丸,使得原本较低的体循环血压更加降低,进一步加重心肌缺血。笔者曾救治过多例这种情况的患者,疾病的多米诺骨牌一旦倒下第一块,后续治疗起来就十分棘手。
因此,对于有心脑血管疾病的患者(服用多种药物),或者高龄老人(心血管代偿能力差),双硫仑反应带来的低血压状态对原有疾病还是有相当的风险性。
只要发现患者饮酒后有不适感,不要去讨论是不是双硫仑反应,应立即将患者送医院急诊科就诊。
作者介绍
尹明,老年心血管博士,解放军总医院南楼急诊科副主任,副主任医师,副教授。美国宾夕法尼亚大学复苏科学研究中心客座副教授。
凡注有"潮新闻"或电头为"潮新闻"的稿件,均为潮新闻独家版权所有,未经许可不得转载或镜像;授权转载必须注明来源为"潮新闻",并保留"潮新闻"的电头。
@潮新闻版权所有

